Здравствени систем САД
Здравствени систем Сједињених Држава укључује све појединце, као и све државне и приватне организације и институције које промовишу и одржавају здравље, спречавају и лече болести и повреде. Такође обухвата све прописе који се односе на односе у здравственом систему између осигуравајућих друштава, осигураника, пружалаца услуга и других укључених група. До 2014. године, релевантни прописи углавном су третирали здравствено осигурање становника као приватну ствар; није постојала обавеза општег здравственог осигурања. Државна здравствена заштита за становнике млађе од 65 година постоји само у изузетним случајевима. 2008. године 45,7 милиона или 15,3% од око 300 милиона становника нити су били приватно осигурани нити су могли затражити државну помоћ. У хитним медицинским случајевима, болнице су према Закону о хитном медицинском лечењу и раду (EMTALA) законски обавезне да у хитној служби лече неосигуране или недовољно осигуране пацијенте, чак иако је очигледно да неће моћи платити рачун. Међутим, пацијенти са здравственим проблема који (још) не достижу ниво медицинске хитности, могу се одбити.
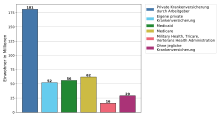
У 2008. години, 84,7% становника САД имало је право на приватно здравствено осигурање или је имало право на здравствену заштиту државе. За 59,3% становништва здравствено осигурање покривао је послодавац, 8,9% становника је било самоосигурано (директно осигурање), а 27,8% имало је право на здравствену заштиту државе (што се тиче процената, треба напоменути да су неки људи током године мењали статус осигурања и због тога били више пута обухватани).[1]
Становници Сједињених држава су у 2008. години издвојили, по глави становника, на здравствени систем 7.536 долара, отприлике двоструко више него у Немачкој (3.692 долара) или Аустрији (3.836 долара) и још увек значајно више него у Швајцарској (4.620 долара). Амерички здравствени систем је далеко најскупљи на свету.[2]
Након интензивних реформских дискусија 2010. године усвојен је Закон о заштити пацијената и повољној нези („Obamaкер“). Овим је уведено обавезно осигурање за већину становника почев од 2014. године. Становници са ниским примањима добијају државну субвенцију за део доприноса за здравствено осигурање, а здравственим осигуравајућим друштвима је забрањено да дискриминишу већ оболеле осигуранике.[3] Број грађана без приватног или јавног здравственог осигурања смањен је на 29 милиона до 2015. или 9,1% становништва.[4]
историја
уредиЗдравствено осигурање у почетку није било веома популарно код америчких лекара, између осталог и зато што се бојало да би могло снизити цене. Америчко медицинско удружење је године 1919. формулисало захтев да између лекара и пацијента ништа не сме стајати. Током Велике депресије 1930-их, многи радници, као и лекари и болнице, препознали су предности здравственог осигурања јер је само мали број становника имао довољно новца да лекара плати у хитним случајевима. С друге стране, здравствено осигурање је помогло становницима да постепено уштеде новац за веће здравствене услуге.[5] За то време створена су прва велика здравствена осигурање. То су биле независне осигуравајуће компаније под заједничким називом Blue Cross или Blue Shield (Плави Крст или Плави Штит) (узималац франшизе), којe су своје осигуранике ослобађали трошкова здравствених услуга под условом плаћања месечних доприноса чији је износ био уговором утврђен.[6] Постојао је непосредни однос изумеђу лекара и пацијента све до касних 1960-их, с тим што је лекар могао да доноси одлуке независно од здравствених осигурања. Пацијенти су рачуне предавали здравственом осигуравајућем друштву, а доплата од стране пацијента није била уобичајена. За тешке болести стајале су мање болнице на располагању од којих је већина пословала у непрофитном облику.[7]
Током Другог светског рата, плате и цене су неко време биле под државном контролом. Синдикати су, стога, тражили да послодавци обећају здравствене услуге уместо повећања плата; ово се рачуна као почетак покрића здравственог осигурања од стране послодаваца.[8] 1960. године трошкови здравственог система износили су само 5,2% бруто домаћег производа (БДП), али здравствени издаци по становнику већ су били 20% виши него у другој најскупљој земљи у глобалном поређењу.[7] Само 21% свих трошкова здравствене заштите плаћале су приватне компаније за здравствено осигурање; скоро да није било државних програма здравства; већина становника стога није имала здравствено осигурање, већ су рачуне плаћали сами или нису користили лекарске услуге. Због напретка медицине 1950-их, операције су постале мање ризичне него раније и чешће су доводиле до оздрављења. То је повећало потражњу за болничким услугама, а такође и за здравственим осигурањем.[9]
30. јула 1965 године председник Линдон Џонсон, Законом о социјалном осигурању из 1965, уноси допуне у социјално осигурање уведено 1935. Здравствена заштита финансирана порезом и доприносима обухвата:
- [2]МедикерМедикер, јавни и савезни фонд здравственог осигурања пре свега за примаоце пензија старијих од 65 година, и
- [3]Медикед, здравствена заштита за најугроженије. Она се финансира само путем савезних, државних и локалних пореза.
Крајем 1960-их, све више осигуравајућих друштава попут Каисера Перманентеа почело је да ограничава избор лекара. Наведени извођачи примарне неге не само да се брину за основну негу, већ и они који раде као дежурни делатници такође одлучују да ли ће се осигураник упутити на (скупље) специјализоване лекаре или у болницу. Многе осигуравајуће компаније су такође почеле давати упутства за лечење својим лекарима на уговору.[10] Такви програми здравственог осигурања су се развили у организације за одржавање здравља . Ово је финансијски и правно подржала Федерална влада Законом о организацији одржавања здравља из 1973. године. Како је медицински напредак захтевао већа улагања од стране пружалаца здравствених услуга, појавили су се у 1970-им и 1980-им годинама велики болнички ланци, попут Hospital Corporation of America (HCA); они су такође развили упутства за лечење за лекаре и медицинске сестре како би болнице радиле ефикасније.[11]
Године 1983. државно здравствено осигурање Медикаре увело је Будући систем плаћања како би трошкове лечења учинио транспарентним и разумљивим и спречио наплату непотребних третмана (подстицање потражње). Након тога, пацијенти се на основу дијагноза и спроведених третмана деле у дијагностички повезане групе. (Diagnosis Related Groups = Дијагностички повезане групе). Дијагностички повезане групе подељене су према економском напору који је потребан за лечење.[12]
1986. између 25 и 37 милиона грађана млађих од 65 година није имало здравствено осигурање.[13]
Приватно здравствено осигурање
уредиРазличите врсте приватног здравственог осигурања
уредиВећина приватних здравствених осигурања у Сједињеним Државама дозвољава само ограничен избор лекара. Разлог је тај што у принципу не постоји савршено тржиште здравства. Осигураници немају подстицај за штедњу јер су ослобођени трошкова здравствене заштите путем здравственог осигурања (морални ризик).[14] Такође и пружаоци здравствене заштите (лекари, болнице, фармацеутска индустрија итд.) немају подстицај за штедњу. Поред тога, пацијенти углавном немају довољно медицинског знања да би могли сами да процене које су услуге потребне или каквог су квалитета понуђене услуге. [15]
Модели Управљене неге зато покушавају да комбинују понуду, потражњу и финансирање на такав начин да не дође до аутоматске експлозије трошкова. То се углавном постиже кроз три стратегије: Прва стратегија укључује закључивање уговора са здравственим радницима који су најјефтинији ако је квалитет задовољавајући (селективно уговарање). Подстицаји на економичност (иновативни подстицаји) сачињавају другу стратегију: Пацијенти често морају да изврше додатна плаћања за лечења како их не би олако узимали. Лекари и медицинске сестре често примају бонусе ако упуте што мање пацијената специјалистима или болницама. Трећа стратегија је процена историја пацијената, тако да се може наћи најјефтинија терапија („преглед употребе“).[16] Поред организација за одржавање здравља, модели управљане неге укључују и префериране организације које пружају услуге .
Такозване Организације за одржавање здравља (ХМО) уговорно су обавезне да својим добровољним члановима пружају амбулантне, болничке и, у неким случајевима, стоматолошке услуге. Трошкови третмана давалаца услуга такође се сносе под условом да су део мреже уговорних партнера. Месечни допринос је фиксан и не зависи од коришћења услуга. Само у изузетним случајевима покрива се лично део трошкова. Један од главних провајдера је Каисер Перманенте, који такође има своје клинике. ХМО имају годишњи буџет на основу кога се заснивају доприноси за осигураонике. Предност овог пословног модела је у томе што су трошкови нижи због синергијских ефеката . ХМО издају принципе лечења својим уговорним партнерима, а њихово поштовање се такође надгледа. Недостатак је тај што осигураника лече само лекари и клинике које припадају одговарајућој мрежи.
Тржишни удео ППО-а (Преферред Провидер Органисатионс) значајно се повећао од 1990-их. У 2002, ППО су већ достигле 52% тржишног удела.[17] Овај пословни модел такође надокнађује трошкове које нису настали од стране уговорних лекара и уговорних клиника. Међутим, осигураник сноси мањи део трошкова у случају лечења од стране уговорних лекара или уговорних клиника.
Супротно томе, конвенционалне компаније за здравствено осигурање немају ограничења у избору лекара. Код ових здравствених осигурања покривање трошкова је мање регулисано, међутим доприноси осигурања су већи него за ХМО и ППО. Традиционалне компаније за здравствено осигурање још увек су могле да држе тржишни удео од 3%.
Осигурање од стране послодавца
уредиПреглед
уредиВећина Американаца покрива осигурање преко свог послодавца (59,3%). Међутим, ово је добровољна социјална услуга дотичног послодавца, на коју се нема право уколико није део колективног уговора. Број послодаваца који нуде здравствено осигурање својим запосленима опада већ неко време. У 2000. години 68% малих предузећа са 3 до 199 запослених нудило је програме здравственог осигурања, у поређењу са 59% малих предузећа у 2007. години. Супротно томе, у великим компанијама са више од 199 запослених, 99% компанија нудило је програме здравственог осигурања; овај број је остао исти у 2007. Главним разлогом сматра се што су трошкови здравственог осигурања нагло порасли. На пример, просечни доприноси осигурања за породично осигурање повећани су за 78% у периоду од 2001. до 2007. године, док су просечне плате порасле за 19%, а инфлација је износила 17%.
Држава подржава компаније које својим запосленима нуде заштиту осигурања ослобађањем доприноса за осигурање у порезу на доходак .
Групно осигурање
уредиОсигуравање запослених склапањем групног осигурања код једне или више осигуравајућих кућа један је од начина омогућавања здравствене заштите запосленима. Слично као у Немачкој, послодавци и запослени обично деле трошкове. Запослени плаћају у просеку 17% доприноса за једно осигурање и 27% доприноса за породично осигурање, остатак плаћа послодавац. Међутим, уобичајено је да запослени морају вршити додатна плаћања за услуге које користе.[18] За разлику од Немачке, послодавац је уговорни партнер за осигурање, што значи да ако запосленик промени послодавца, стари однос осигурања се прекида. Ова врста осигурања је посебно популарна код мањих предузећа, 85% предузећа са до 199 запослених склопило је здравствено осигурање преко групног осигурања. 43% свих запослених који су осигурани преко послодавца, осигурано је на овај начин.[19]
Самоосигурање
уредиПрема Закону о осигурању дохотка за пензије запослених, компаније такође имају могућност да себи осигурају накнаду за осигурање, која се назива самоосигурање . Велике компаније често себи дају накнаде за осигурање. За послодавце са хиљадама запослених, фонд ризика је довољно велик да би се извршио актуарски израчун трошкова. У овом случају послодавац често не закључује уговор са осигуравајућим друштвима, већ управља самим здравственим фондом и штеди одговарајуће доприносе осигурања. Ако се управља повластицама осигурања тако добро као и осигуравајућим друштвима, постоји могућност уштеде; посебно постоји прилика за уштеду трошкова доплате осигуравајућих друштава. У овом случају не постоји ни порез на осигурање који у Сједињеним Државама (у зависности од државе) износи између 2 и 3% премије осигурања. Још једна предност је већа флексибилност, јер се у овом случају законски минимални обим заштите осигурања не примењује и послодавац (са учинком за будућност) може слободно одлучити који ће трошкови лечења бити покривени. Обим осигурања које обећава послодавац може се у било ком тренутку смањити, посебно ако се ситуација са профитом погорша.[20]
Компаније средње величине дају предност самофинансирању здравствене заштите . Ово је једна варијанта самоосигурања . И овде компанија сама плаћа накнаде за осигурање. Међутим, компанија узима помоћ осигуравајућих друштава у мери у којој се преузимају одређене административне услуге, као што је приступ преферираној мрежи пружатеља услуга уз предност контроле трошкова у смислу управљаног збрињавања или наплате доприноса од осигуравајућих друштава. Надаље, уговор о стоп-губицима се често закључује са осигуравајућим друштвима како би се ограничили теже предвидиви финансијски ризици.[21]
Запослени су покривени самоосигурањем или самофинансирајућом здравственом заштитом за 48% свих компанија са 200 до 999 запослених, а за компаније са више од 999 запослених удео је већ преко 80%. На овај начин је осигурано 57% свих запослених осигураних код послодавца.[19]
Преносивост здравственог осигурања посредованог од стране послодаваца
уредиАко запослени прелази од једног послодавца другоме, мора се пребацити и на полису групног осигурања коју је преузео нови послодавац. Такође мора да уради здравствени тест, али правне последице претходних болести (види Проблем претходних болести) ублажавају се Законом о преносивости и одговорности здравственог осигурања (ХИПАА).[22]
Запослени који постаје самозапослени мора тражити директно осигурање јер осигурање посредством послодавца истиче последњег радног дана.
Ако, са друге стране, запослени изгуби посао, онда према Консолидованом закону о помирењу буџета из 1985. године (КОБРА) - (Consolidated Omnibus Budget Reconciliation Act of 1985 - COBRA) - он може бити до 18 месеци осигуран у здравственом осигурању посредованом од стране послодаваца. Међутим, у већини држава то захтева да бивши послодавац има најмање 20 стално запослених радника и да послодавац није банкротирао. Ако се захтева КОБРА, додатних 2% премије осигурања мора бити уплаћено као административна такса. Постоји значајан пораст трошкова за бившег запосленог, јер просечан запослени има породично осигурање од 12.680 долара годишње. Све док је запослен код послодавца, обично плаћа само 27% или 3.423,60 долара, остатак плаћа послодавац. Међутим, у случају незапослености, мора платити целокупни износ осигурања плус 2% КОБРА-таксе. На пример, постане ли самохрана жена у Колораду са годишњим примањима од 30.000 долара незапослена, прима од осигурања за незапослене 1385 долара месечно. Просечно породично осигурање преко КОБРА-е кошта 1078 долара месечно.[23] Уместо КОБРА-е, под одређеним околностима, могу се користити и Медикед или СЦХИП. Предуслови за коришћење су у појединим државама веома различити. У принципу, може се рећи да Медикед углавном не долази у обзир за незапослене (који примају уплате од осигурања за случај незапослености и немају децу). Са друге стране, незапослене особе са децом могу имати право на Медикед ако су њихова примања мала.[24] Због тога је 30% незапослених осигурано приватно путем КОБРА-е или директног осигурања, 20% је осигурано преко Медикеда или другог државног социјалног програма, а 50% није осигурано.[25]
Проблеми претходних болести
уредиРелевантност
уредиПослодавци који својим запосленима обећавају покриће здравственог осигурања (види осигурање преко послодавца) закључују здравствени план са одговарајућим осигуравајућим друштвом. У овом случају, по Закону о преносивости здравственог осигурања и одговорности, значајно је ограничена могућност одбијања подносиоца захтева због претходних болести .[22] Супротно томе, 26,6 милиона америчких грађана само је закључило здравствено осигурање (HMO, PPO или традиционално здравствено осигурање) (директно осигурање). У овом случају, осигуравајуће компаније се штите од скупих ризичних пацијената подвргавањем подносиоца захтева здравственом прегледу и одбијањем захтева у случају претходних болести. И код директног осигурања и у случају здравственог осигурања посредованог од стране послодавца (групно осигурање), постојећи услови редовно доводе до одбијања покривања трошкова лечења (види друге ефекте).
Здравствени преглед се заснива на чињеници да осигуравајуће компаније могу одбити да закључе уговор о осигурању ако постоје одређени физички услови. Поред многих озбиљних претходних болести као што су артритис, рак, срчане болести и тако даље, разлози за одбацивање укључују и раширена мања обољења попут акни, 10 kg прекомерне или 10 kg недовољне тежине . [26] Подносилац пријаве мора доказати да нема ниједну од претходних болести или здравствених стања која осигуравачу дају право да одбије захтев за осигурањем. Ако је потребно, осигуравајуће друштво ће такође наручити лекарски преглед. У примени ове уредбе, која је у Сједињеним Државама једнакомерно важећи пропис, постоје различите правне процедуре унутар држава. У неким се земљама примењује објективни стандард, након кога подноситељ захтева мора навести све претходне болести за које је примио медицински савет или помоћ. С друге стране, у већини држава се примењује стандард разборите особе, након чега подносилац захтева мора навести све претходне болести за које је стварно примио медицински савет или помоћ, као и све претходне болести које су биле предвидљиве у оној мери у којој би разборита особа затражила лекарску помоћ.
Самооткривање и могући лекарски преглед су обично потребни само да би се закључио уговор о здравственом осигурању. У већини држава осигуравајуће компаније, све док се доприноси на време уплаћују, немају право да касније захтевају поновни здравствени преглед.
Ипак, није неуобичајено да осигураник промени осигурање након неколико година и прође још један здравствени преглед. То је зато што се доприноси могу значајно повећати ако се погорша просечно здравствено стање код осигураника истог производа осигурања. Тада се млади, здрави људи, одлучују за друго осигурање с нижим доприносима, док постојећи осигураници постају старији и стога скупљи ( негативна селекција). Иста осигуравајућа компанија често лансира нове производе како би привукла купце са ниским доприносима, док се старији осигуравајући производи више не продају. У просеку, трошкови осигурања значајно се повећавају (око 35%) у првих пет година.[27]
Одбијање закључења уговора
уредиМогућа последица раније болести је одбијање закључења уговора. На пример, 2004. године, 13% подноситеља захтева било је ускраћено за осигурање. Стопа одбијања за млађе од 18 година износи само 5%, док се за особе између 60 и 64 године повећава на скоро 33%.[28]
Неке државе сматрају стање, да многи људи не могу добити осигурање, незадовољавајућим:
- 34 државе створиле су базене ризика који служе пружању здравственог плана оним људима који нису осигурани због постојећих обољења. Специфични облици ових здравствених планова знатно се разликују од државе до државе. Упркос државном финансирању, доприноси осигурања које плаћају људи често су знатно већи од нормалних доприноса, у неким су државама двоструко већи од нормалних. Укупно 182.000 људи (стање 2004. године) здравствено је осигурано преко таквих базена ризика.[29] Дакле, једном од 25 неосигураних људи било је обезбеђено здравствено осигурање. Тренутно се не планира ширење базе ризика због већ високих трошкова.
- У Њујорку, Њу Џерсију, Мејну, Масачусетсу и Вермонту, осигуравајућим друштвима је забрањено да одбијају подносиоце захтева са већ постојећим болестима. Међутим, доприноси осигурања тамо су већи него у другим државама.
Остали ефекти
уредиУместо потпуног одбијања закључења уговора, осигуравајуће компаније могу такође затражити да се из осигурања искључе одређени ризици:
- Друштво за осигурање може затражити испитивање подносиоца захтева. Све болести које се појаве у тренутку пријаве могу се, при закључењу уговора, искључити из осигурања.
- Болести које нису искључене из осигурања могу се и даље једнострано искључити још дуго након закључења осигурања. Предуслов је да осигуравајуће друштво може доказати да је обољење, иако тада није дијагностиковано, у основи постојало већ приликом потписивања уговора. Овај период повратног прегледа је у већини држава ограничен. На пример, ако осигураник са осигурањем у држави Ајова захтева плаћање медицинских рачуна, осигуравач може, у року од 2 године након закључења уговора, истражити целокупну историју болести осигураника у последњих 5 година. У Ајови се примењује стандард разборите особе. Ако осигуравач утврди да је болест била толико препознатљива пре закључења уговора да би разумна особа потражила медицински преглед, осигурање може накнадно бити одбијено.
Износ доприноса за здравствено осигурање заснива се и на здравственом стању подносиоца захтева:
- Они који су могли закључити уговор о осигурању плаћали су стандардне стопе у 76% случајева. У 22% случајева, међутим, осигуравајућа друштва затражила су веће стопе, што укључује и додатак на ризик.[28]
Државна здравствена заштита
уреди[4]Медикер је политика јавног здравственог осигурања за старије (65 и више година) и Американце са инвалидитетом које користи 41,4 милиона грађана. Уведено је 30. јула 1965. године [1]
[5]Медикед је програм јавног здравственог осигурања за Американце са ниским примањима који користи 39,6 милиона грађана. Иако државе и савезна влада деле трошкове, свака држава поставља услове за пријем Медикеда. Поред Медикеда, за сиромашне могу постојати и други (мањи) државни или заједнички програми помоћи. Због бирократске процедуре и ниских плата, нису сви лекари прихватали Медикед-пацијенте. Стога се понекад догоди да се пацијенти са Медикедом лече као и неосигурани у ургентном оделењу болнице (под ЕМТАЛА).[30]
Државни програм здравственог осигурања за децу (State Children’s Health Insurance Program (SCHIP) је програм социјалне помоћи који је основан 1997. године. Право на коришћење имају деца чији родитељи имају превисок приход за Медикед, али пренизак да би могли плаћати приватно здравствено осигурање. То право имају такође и труднице чији приход спада у ову категорију. Овај програм, у међувремену, користи 6,6 милиона деце и 0,6 милиона жена.[31]
TRICARE (ТРАЈКЕР) је државни здравствени програм за војнике и пензионисане војнике као и за њихове сроднике који имају право на издржавање. Управа за борачко здравство пружа медицинску помоћ пензионисаним војницима, ратним рањеницима или социјално угроженим ветеранима.
Индијанска здравствена служба (Indian Health Service IHS) пружа здравствену заштиту 1,8 од 3,3 милиона чланова државно признатих индијанских племена. У резерватима постоје болнице и здравствене станице којима управља ИХС.
1986. године донесен је Закон о хитном медицинском третману и раду (ЕМТАЛА) (Emergency Medical Treatment and Labor Act (EMTALA) . Према овом закону, болнице морају да прихвате сваког пацијента који је примљен као хитан случај, чак и ако нема осигурање и не може да плати лечење. Третман се мора извести потребним интензитетом док се непосредно критично стање не стабилизује. Држава не покрива трошкове овог лечења, а болнице ове трошкове лечења могу одбити од пореза на доходак као донације. Хитна помоћ у смислу Закона о хитном медицинском третману и раду је када се пацијенат налази у стању које се манифестује акутним, веома озбиљним симптомима (укључујући јаке болове) и где се може очекивати озбиљно нарушавање физичких функција или органа без лечења. [32] Ово укључује, на пример, жену која се порађа и којој се појаве компликације током порођаја које угрожавају живот жене или детета. Болнице такође могу, под посебним околностима, бити обавезне да их превезу у возилу хитне помоћи. [33] ЕМТАЛА важи за "болнице које учествују", а то су оне које желе да лече пацијенте Медикера или Медикеда. Будући да Медикер и Медикед плаћају готово половину целокупне медицинске неге у америчком здравственом систему, практично ниједна клиника не може себи да приушти да не учествује у ЕМТАЛА. Око 55% третмана у оделењима интензивне неге покрива ЕМТАЛА и они се заправо пружају бесплатно. [34] Пошто се болницама не надокнађују трошкови за неизбежне ЕМТАЛА третмане, ти се губици преносе на остале пацијенте као скривени трошак, што је један од разлога несразмерно високих трошкова здравственог осигурања у Сједињеним Државама. [35] Третман илегалних имиграната, који такође потпадају под закон ЕМТАЛА, у Сједињеним Државама је веома контроверзан. Откако је 2003. године донесен Закон о лековима на рецепт, побољшању и модернизацији лекова на рецепт, годишње се исплаћује паушални износ од 250 милиона долара за лечење илегалних имиграната.
Анкета о медицинским издацима процењује да је 56,1% трошкова здравствене заштите која се пружа у Сједињеним Државама покривено овде описаним програмима државне помоћи.
Ситуација неосигураног
уредиТри су главна разлога због којих 45,7 милиона Американаца нема здравствено осигурање:
- Они су сувише сиромашни да би могли себи да приуште приватно здравствено осигурање, али са превисоким приходима да би били осигурани преко Медикеда.
- Због постојећих болести, осигуравајуће компаније их одбијају, дакле не могу да добију здравствено осигурање.
- Желе да уштеде трошкове осигурања. Или се сматрају финансијски довољно јаким да сами плаћају веће трошкове лечења, или свесно прихватају хитну помоћ путем ЕМТАЛА.
Око 19% неосигураних има довољан приход да би себи могло приуштити осигурање. 25% неосигураних испуњава све услове да би могли имати користи од програма државне помоћи (ако је потребно). 56% осигураника не може себи приуштити здравствено осигурање, али такође не испуњава услове за програм државне помоћи.[36]
Удио становништва који немају здравствено осигурање увелико варира у зависности од њихове етничке групе. Док само 10,4% беле популације нема здравствено осигурање, то погађа 19,5% Афроамериканаца, 16,8% Азијата и 32,1% Латиноамериканаца .[1]
Међу неосигуранима је 8,1 милиона деце и 8,0 милиона младих између 18 и 24 године. У сегменту младе популације, 28,1% није осигурано. Овај висок проценат настаје из чињенице да, када напуне 19 година, нису више осигурани преко приватних и државних осигурања својих родитеља. У приватном здравственом осигурању родитеља понекад постоји покриће осигурања до завршетка факултета. С обзиром на то да се ова старосна група прво мора етаблирати на тржишту рада, многи од њих у почетку нису у могућности да се запосле код послодавца који нуди здравствени програм за своје запослене. Пошто обично у почетку морају да прихвате мање плаћене послове, не могу себи да приуште здравствено осигурање.[37]
Будући да неосигурани људи немају исту тржишну снагу као здравствена осигуравајућа друштва, нису у могућности да преговарају о ценама са лекарима или болницама као што то она могу. Често морају платити два и по пута више за услуге него осигурани пацијенти.[38] Платежно немоћни несигурани такође имају право на хитну помоћ према ЕМТАЛА. Међутим, сматра се главним проблемом што ЕМТАЛА покрива само хитне медицинске услуге, али не и негу; болести се обично не лече. Према студији Медицинског факултета Харвард иУниверзитета у Вашингтону, неосигуране особе имају 25% већи ризик да умру од болести него осигуране. Према овој студији, 45.000 несигурних људи умре сваке године због лошије медицинске неге, а ове смрти су се могле избећи нормалним медицинским третманом. [39] Либертарски истраживачки центар Националног центра за анализу полиса критиковао је студију, јер су већ били обухваћени сви људи који нису били осигурани у последњих неколико година живота, а не само они људи који дужи временски период нису били осигурани.[40]
Неосигурани људи су платили око 30 милијарди долара за здравствену заштиту у 2008. години и добили су отприлике 56 милијарди долара неплаћених услуга. 75% неплаћених услуга финансирано је кроз паушалне исплате из државних програма помоћи невезано за конкретне пружене услуге.[41] Трошкови неисплаћених услуга за неосигуране такође се преносе на осигуране пацијенте као скривени трошкови. Процењује се да ће овај ефекат повећати годишње трошкове просечне полисе породичног осигурања у 2005. за 922 долара. [42]
Поред приватног и државног пружања услуга, постоји посебан облик заштите преко верских мисионарских заједница . Тамо се окупљају припадници верске заједнице и уплаћују месечни допринос како би у случају потребе солидарно покрили здравствене трошкове чланова. Заједнице су често јефтиније од редовног осигурања, али нису законски обавезне да плаћају одређене медицинске услуге или покривају надокнаде трошкова. Због тога су изложене критици.[43]
Добављач услуга за инфраструктуру и истраживање
уредиСледећа табела приказује опскрбу становништва пружаоцима медицинских услуга и инфраструктуре у међународном поређењу:[44]
| Ресурси | Број на 10.000 становника | |||||
|---|---|---|---|---|---|---|
| Сједињене Државе | Немачка | Аустрија | Швајцарска | Француска | ||
| Доктори | 26 | 34 | 37 | 40 | 34 | |
| Медицинске сестре | 94 | 80 | 66 | 110 | 80 | |
| Стоматолошко особље | 16 | 8тх | 5 | 5 | 7 | |
| Фармацеутско особље | 9 | 6 | 6 | 6 | 11 | |
| Болнички кревети | 32 | 83 | 76 | 57 | 73 | |
Релативно низак број лекара у Сједињеним Државама такође је последица чињенице да медицинске сестре (Nurse Practitioners - посебно обучене медицинске сестре) и зубни хигијеничари у већем обиму преузимају медицинске третмане. Посебно обучене медицинске сестре су боље обучене од медицинских сестара, али лошије од лекара. Ови стручњаци се углавном користе због уштеде трошкова јер су њихове плате ниже од плата лекара.[45]
Постоји тренд већих групних ординација међу лекарима опште праксе. То резултује, с једне стране, повећањем ефикасности кроз специјализацију засновану на подели рада, а с друге стране од повећаног административног напора узрокованог управљаном негом (организације за одржавање здравља, префериране организације које пружају услуге) и перспективним системом плаћања (за Медикер). Просечна групна ординација обухвата 14,5 лекара.[46]
Болнице у Сједињеним Државама пружају и ванболничку негу, посебно у хитним службама или у случају специјалних клиника; у већини случајева, међутим, пацијенти се лече у болници. Приватне болнице раде или као профитне или непрофитне организације. Непрофитне болнице имају повлаштења пореза код пореза на имовину, пореза на промет и пореза на доходак, тако да само око 13% болница у Сједињеним Државама послује са профитом. Акутне установе за негу су болнице у којима се пацијенти лече краће од 30 дана, с друге стране постоје установе за дуготрајно збрињавање попут старачких домова, рехабилитационих центара и психијатријских установа. [47] Универзитетске клинике комбинују негу болесника, медицинско образовање и истраживање; велике универзитетске клинике су на пример болница Џонс Хопкинс или општа болница Масачусетса .
Многи градови, срезови или државе имају сопствене болнице. Већина се специјализовала за финансијски неисплативе здравствене услуге. Неке од њих налазе се у слабо насељеним подручјима, а неке су се специјализовале за скупе третмане као што су лечење траума, хитно психијатријско лечење, лечење завицности од алкохола и дрога и лечење опекотина. [48] Државне болнице су отворене само за одређене групе пацијената. Управа за Борачко здравство одржава више од 150 болница у којима се збрињавају искључиво ветерани. То је највећи државни давалац здравствених услуга. Војни здравствени систем, који је потчињен Министарству одбране, не само да користи теренске болнице, већ и сталне болнице у којима се снабдевају активни војници, укључујући Регионални медицински центар Ландштул који се налази у Немачкој. Индијанска здравствена служба управља болницама и другим здравственим установама које су отворене за припаднике државно признатих индијанских племена.
Делатници хитне неге су релативно млада установа. То су приватна предузећа која нуде хитне лекове за лакше случајеве. Циљ су групе попут осигураних пацијента који би, ако би ишли у Хитну помоћ, морали да сносе далеко већи део трошкова него код јефтиног приватног пружаоца услуга.
У Сједињеним Државама постоји безброј непрофитних организација које нуде медицинске услуге бесплатно или по веома сниженим ценама. Често су то организације које прикупљају донације и код којих се лекари добровољно пријављују за бесплатну службу.[49] Иако ова друштва играју важну улогу у попуњавању празнина у сигурносној мрежи америчког здравственог система, њихов значај је дуго времена потцењиван. [50] Организација "Римот Ериа Медикол" („Remote Area Medical“ ) представљена је 2008. године у 60-минутној телевизијској емисији .[51] Ова организација је основана ради пружања медицинске помоћи у трећем свету. Међутим, пре неколико година, члан оснивач Стан Брок открио је да је здравствена заштита неким становницима Сједињених Држава (из финансијских разлога) исто тако недоступна као и онима у земљама трећег света. Од тада, 60 посто услуга обавља се у Сједињеним Државама.[52] Амерички Црвени крст је такође непрофитна организација која се, попут немачког Црвеног крста, финансира из донација и продаје крвних производа. Поред пружања здравствених услуга угроженим, фокус активности је на обуци пружаоцима прве помоћи и здравственом образовању становништва. Осим тога, Амерички Црвени крст је и службено одговоран за цивилну заштиту .[53]
Сједињене Државе су лидери у медицинским истраживањима. На пример, 70% истраживања о дрогама раде организације са седиштем у Сједињеним Државама.[54] Амерички истраживачи добили су укупно 53 Нобелове награде за медицину. 2000. године непрофитни истраживачки институти, као што је Howard Hughes Medical Institute (Медицински институт Ховард Хјугс), платили су 7% трошкова истраживања, институције орентисане на добит 57% трошкова, а државне Националне здравствене установе 36% трошкова истраживања.[55] Основна истраживања углавном врше универзитети и државне истраживачке институције.
Контрола, надзор и транспарентност
уредиРазличите организације јавних служби прегледавају ризике по јавно здравље као и квалитет здравствених услуга. Центри за контролу и превенцију болести је агенција која истражује ризике по јавно здравље. Управа за храну и лекове (ФДА) је владина агенција којој се мора поднети захтев за одобрење нових лекова. Centers for Medicare and Medicaid Services (CMS), (Центри за медицинско збрињавање и услуге медицинске помоћи)(ЦМС) имају, између осталог, задатак надгледања квалитета старачких домова и објављивања ранглисте квалитета домова за старије особе како би информисали становништво. Постоји државни надзор над садржајем полиса здравственог осигурања који заједнички врше савезне и државне власти. Сталне лекаре надгледају државне здравствене агенције.
(Joint Commission on Accreditation of Healthcare Organizations - JCAHO) Заједничка комисија за акредитацију здравствених организација је приватна, непрофитна организација која проверава сигурност и квалитет медицинских услуга. Многе здравствене организације добровољно се пријављују на Заједничку комисију. Она такође објављује своје резултате. Национални комитет за осигурање квалитета је приватна непрофитна организација која преиспитује бенефиције здравственог осигурања од свог оснивања 1990. године. Сет података и информација о здравственој ефикасности (Healthcare Effectiveness Data and Information Set HEDIS) садржи детаљну процену нешто више од 90% америчких здравствених осигуравајућих друштава. Позадина тога је да многи Американци, посебно они који су осигурани са ХМО-ом, сумњају да је њихово здравствено осигурање спремно, у случају нужде, да покрије здравствену заштиту која им је тада потребна. Сет података и информација о здравственој ефикасности редовно се објављује на интернету и сваки корисник га може бесплатно погледати. Међутим, то је до сада користио само мали број осигураника у сврху поређења, јер је процене тешко протумачити. Зато Национални комитет за осигурање квалитета покушава још више да поједностави поређење. [56]
Финансирање
уредиНајвећи финансијер здравствене заштите је и у Сједињеним Државама - држава. 46,2% укупних расхода плаћа држава, што укључује и здравствене услуге које директно пружају државне институције као и оне које приватне установе пружају о државном трошку. [57] Савезна влада сноси 33,7% укупних расхода, а државе, срезови и општине 12,6%.[58] Приватно здравствено осигурање финансира 36% укупне потрошње. 14% укупних расхода директно плаћају становници. Мањи део од 3,8% финансирају други, посебно приватне непрофитне институције.
Од укупних здравствених издатака, 33% је издвојено на болничке услуге, 23% на медицинске услуге, 13% на лекове на рецепт, 7% на негу у старачким домовима, 5% на стоматолошке услуге, 3% на услуге здравствених установа, и 7% на државне административне трошкове и административне трошкове приватног здравственог осигурања, а 9% је издвојено за друге услуге.[59]
Међународно поређење квалитета
уредиЕвалуација здравствених система већ је дуго предмет истраживања у науци о здрављу. 2000. године, Светска здравствена организација (СЗО) поставила је циљеве по којима мери националне здравствене системе и спровела међународно поређење квалитета. Као циљеви према којима ће се мерити здравствени системи одређени су:
- здравствени ниво становништва,
- праведна расподела финансијских оптерећења (финансијско поштење) и
- одговарање на потребе становништва у општим питањима као што су достојанство, самоодређење, заштита података и орентација на купца (однос са пацијентима).
Здравствени систем Сједињених Држава такође се мери у односу на ове циљеве. Главни резултати ове студије представљени су у наредним одељцима. Пошто база података студије ”Светски здравствени извештај 2000” потиче из 1997. године, ови резултати су допуњени (где је било могуће) новијим студијама. Такође су представљене и друге сродне студије.
Трошкови здравствене заштите
уредиПрема Светском извештају о здрављу 2000 (на основу података из 1997.), амерички здравствени систем је далеко најскупљи здравствени систем у 191 држави чланици. У то време потрошња на здравство износила је 13,7% БП-а или 4.187 долара по глави становника.[60]
Према последњој студији ОЕЦД (заснованој на подацима из 2009.), проценат Бруто домаћег производа издвојен за трошкове здравствене заштите и даље расте. Исто тако, издаци на здравство по становнику значајно су се повећали:[61]
|
|
Фактори који повећавају трошкове укључују пушење и гојазност :[62] Трошкови гојазности повећавају се за 36% код медицинских и болничких издатака и за 77% код лекова; за пушаче, медицински и болнички трошкови се повећавају за 21%, а трошкови лекова за 28%. Број одраслих пушача у Сједињеним Државама, са 16,7% становништва, сада је врло низак по међународном поређењу; само у Шведској има мање одраслих пушача. Међутим, стопа гојазности одраслих је далеко највиша међу земљама ОЕЦД-а од 34,3%. [61]У додатни фактор убраја се Стрес. Економска штета узрокована стресом - изостанци са посла и прекиди производње проузроковани стресом као и издаци у здравственом систему - процењује се на 300 милијарди долара годишње.[63]
Други разлог који се наводи је тај што неосигурани и они осигураници који морају да плаћају високе доплате за лекарске прегледе често одлажу акутно неопходне третмане због трошкова с тим повезаним или не предузимају превентивне лекарске прегледе. Као резултат тога, они ће чешће трпети теже облике болести и компликације, што повећава трошкове лечења. Случајеви упућивања у болницу, који би се могли избећи ако се лече на време, четири су пута чешћи код неосигураних него код здравствено осигураних. Национални центар за здравствену статистику процењује да половина лечења у америчким хитним службама отпада на нехитне медицинске случајеве. То је углавном због чињенице да је, према ЕМТАЛА, платежно немоћним пацијентима лечење доступно само у оделењу хитне помоћи болнице, али то је скупље од лечења код лекара или зубара.[64]
Према студији МекКинсеј Глобал Института, високи трошкови се не могу, у међународном поређењу, приписати натпросечној употреби здравствених услуга. По томе, на пример, амерички грађани узимају мање лекова и имају краћи боравак у болници у односу на Европљане или Канађане. Високи трошкови су, с једне стране последица већих цена здравствених услуга,[65][66] а са друге стране, високих административних трошкова приватног здравственог осигурања: здравствена осигурања урачунавају профитну маржу, имају високе трошкове оглашавања и посредовања, као и велике административне напоре за проверу уговора и потраживања осигураника. [67] Амерички лекари, медицинске сестре и неговатељи имају натпросечни приход у поређењу с другим земљама. [68] Према студији, трошкови здравственог осигурања, засновани на упоредивом нивоу медицинских услуга, у периоду између 1970. и 2000. године у приватном здравственом осигурању повећали су се знатно више него у државном Медикеру.[69] То је делом и због чињенице да се контрола трошкова кроз избор посебно ефикасних пружалаца услуга (селективно уговарање) не користи у највећој могућој мери, јер су организације за одржавање здравља, ограничене због строгог ограничења избора лекара и болница у поређењу са мање стриктним облицима осигурања, као што су (Preferred Provider Organizations) Префериране организације пружалаца услуга, изгубиле тржишни удео. [70]
Као још један разлог високих трошкова наводи се амерички правни систем. Због америчког система порота, повремено се изричу изузетно високе казне за накнаду штете, од којих се већина односи на нефизичке штете попут менталне окрутности и казнене штете. Сумња се да многи лекари врло пажљиво поступају при лечењу из страха од тужби за надокнаду штете (одбрамбена медицина), посебно да издају више налога за радиолошке и лабораторијске прегледе него што је потребно или се чешће одлуче за царски рез. Како се то финансијски одражава је контроверзно. Највиша процена износи 60 до 108 милијарди долара. [71] Друга студија закључује да је финансијски утицај, у износу од 54 милиона долара, мали. [72] Према разним студијама, ограничења могућности грађанских тужби у различитим државама у поређењу са државама без ограничења, имала су мали (око 0,3%) утицај на висину доприноса за здравствено осигурање. [73] [74]
Здравствени ниво становништва
уредиПросечно здравствено стање становништва, које СЗО мери на основу просечног очекиваног животног века смањеног од болести (= до 2001. године: (disability-adjusted life expectancy, DALE) очекивани животни век прилагођен инвалидитету; од 2002. године: (healthy life expectancy, HALE) здрав животни век) [75], релативно је добро, у поређењу с другим развијеним индустријским земљама је, међутим, испод просека. Просечно очекивано трајање живота смањено од болести, према истраживању Светског здравственог извештаја из 2000. године (на основу података из 1997.), било је 70,0 година. Тиме су Сједињене Државе заузеле 24. место у међународном поређењу.[76]
Према студији СЗО (на основу података из 2002), просечан животни век становништва смањен од болести је 69,3 године. Сједињене Државе заузеле су 27. место: [77]
Треба напоменути да постоји неједнакост здравствених прилика на регионалном и друштвеном нивоу: на пример, просечан животни век у САД достиже разлику од 18 година: у десет најбогатијих подручја, бели мушкарци имају очекивани животни век преко 76,4 године, у слабо снабдевеним подручјима животни век црнаца је 57.9 година.[78] Поред тога, у многим руралним срединама постоји недовољна снабдевеност лекарима и болницама, због чега ове области имају значајно веће стопе болести и стопе смртности код беба и старијих од националног просека.[79] Према истраживању СЗО, несразмеран број Американаца умире од заразних болести које се заправо могу лечити, попут упале плућа. [80] [81]
Један од разлога за краћи животни век сиромашнијег слоја становништва је лоше здравствено осигурање. Неосигуране особе и осигураници који морају да изврше високе доплате за лекарске прегледе често одгађају акутно неопходне третмане због трошкова с тим повезаних или не предузимају превентивне прегледе. Пошто су неке болести, попут рака, у напредној фази већ неизлечиве, то такође доприноси релативно мањем животном веку ове популације.[82] Поред тога, верује се да је амерички здравствени систем у целини превише усмерен на лечење и да недовољно новца издваја на спречавање болести. [83]
Не само за неосигуране, већ и за многе становнике са ниским примањима који имају здравствено осигурање, постоји јаз у пружању стоматолошких услуга. Код приватних здравствених осигурања, стоматолошке услуге се често не налазе у оквиру понуђених. У случајевима када су укључене у подручје осигурања, осигураник често мора вршити високе додатне доплате. У многим државама Медикед такође не пружа стоматолошке услуге одраслим пацијентима. За децу, здравствено осигурање као што је Медикед или SCHIP (СЦХИП) такође укључује зубно лечење, али у многим је државама накнада толико ниска да већина стоматолога не прихвата пацијенте из Медикеда или СЦХИП-а. Као резултат тога, 25% америчке деце живи са нетретираним каријесом у сталним зубима.[84]
Дана 29. јуна 2016. било је последње ажурирање Здравог животног века (Healthy life expectancy - HALE) од стране СЗО:[85]
| СЗО ранкинг | Земља | Године доброг здравља (од 2015) |
|---|---|---|
| 1 | Јапан | 74.9 |
| 2 | Сингапур | 73.9 |
| 3 | Јужна Кореја | 73.2 |
| 4 | Швајцарска | 73.1 |
| 5 | Италија | 72.8 |
| 8 | Француска | 72.6 |
| 14 | Аустрија | 72.0 |
| 21 | Уједињено Краљевство | 71.4 |
| 23 | Немачка | 71.3 |
| 36 | Сједињене Државе | 69.1 |
| 41 | Народна република Кина | 68.5 |
| 104 | Русија | 63.4 |
Ефикасност трошкова на основу здравственог стања
уредиУ процени исплативости здравственог система у односу на здравствено стање становништва, САД су заузеле тек 72. место у студији Светског здравственог извештаја из 2000. (на основу података из 1997):[60]
| СЗО ранкинг | земља |
|---|---|
| 1 | Оман |
| 2 | Малта |
| 3 | Италија |
| 4 | Француска |
| 15 | Аустрија |
| 26 | Швајцарска |
| 41 | Немачка |
| 72 | Сједињене Државе |
Финансијска коректност
уредиПрема студији Светског здравственог извештаја из 2000. године (заснованој на подацима из 1997.), амерички здравствени систем заузима само 54-55 место у процени правичности учешћа у трошковима здравственог система и у заштити од финансијских ризика (ова два места САД дели са Републиком Фиџи). Да би се мерила та правичност, ниво просечног дохотка домаћинства - умањен за животне трошкове - упоређен је са нивоом његових здравствених издатака. Здравствени издаци домаћинства укључују све доприносе, без обзира да ли су то порези, доприноси за социјално осигурање, доприноси за приватно здравствено осигурање или додатна плаћања и самодоприноси пацијената: [60]
| СЗО ранкинг | Земља |
|---|---|
| 1 | Колумбија |
| 2 | Луксембург |
| 3 | Белгија |
| 6-7 | Немачка |
| 12-15 | Аустрија |
| 38-40 | Швајцарска |
| 54-55 | Сједињене Државе |
Основни проблем су веома високи доприноси за приватно здравствено осигурање у Сједињеним Државама. Они често онемогућавају особе са ниским примањима да осигурају себе и своје породице. Такође спречавају мала предузећа да својим запосленим нуде здравствена осигурања. Као резултат тога, 40 милиона америчких грађана тренутно није осигурано; према проценама, заштита осигурања за још опет толико људи је неадекватна, јер они имају само полису осигурања са недовољном листом накнада.
Међутим, и амерички грађани са свеобухватним здравственим осигурањем такође ризикују да банкротирају у случају озбиљне болести. С једне стране, не постоји исплата боловања у случају инвалидитета проузрокованог болешћу, за разлику од Немачке. С друге стране, у полицама осигурања често су уговорене веома високе додатне уплате или одбици. Стога су 2001. године, 46,2% свих случајева банкрота у Сједињеним Државама, рачуни за медицинске услуге били узроци за приватни банкрот. [86] У 2007. години број се повећао на 62,1%. [87] Међутим, ако осигураник више не може плаћати накнаде осигурања, приватни здравствени осигураваоци имају право раскинути уговор о осигурању. Код Медикера су такође предвиђене високе доплате, тако да рачуни за лекаре и лекове могу бити велики финансијски проблем чак и након пензионисања.
Понашање према пацијентима
уредиПрема студији Светског здравственог извештаја из 2000. године (заснованој на подацима из 1997.), амерички здравствени систем је глобални лидер у одговорном опхођењу са пацијентима. То је мерено поштовањем према пацијенту (достојанство, аутономија, поверљивост), брзином у којој се добија помоћ, слободом избора лекара и болнице и другим критеријумима:[60]
| СЗО ранкинг | Земља |
|---|---|
| 1 | Сједињене Државе |
| 2 | Швајцарска |
| 3 | Луксембург |
| 5 | Немачка |
| 12-13 | Аустрија |
Укупна оцена у рангу СЗО
уредиУкупна процена је рађена у два дела у студији Светског здравственог извештаја из 2000. (на основу података из 1997). У првој евалуацији оцењено је само постизање дефинисаних циљева:[60]
| СЗО ранкинг | Земља |
|---|---|
| 1 | Јапан |
| 2 | Швајцарска |
| 3 | Норвешка |
| 10 | Аустрија |
| 14 | Немачка |
| 15 | Сједињене Државе |
У другој евалуацији постизање дефинисаних циљева процењено је узимајући у обзир финансијске издатке:[60]
| СЗО ранкинг | Земља |
|---|---|
| 1 | Француска |
| 2 | Италија |
| 3 | Сан Марино |
| 9 | Аустрија |
| 20 | Швајцарска |
| 25 | Немачка |
| 36 | Костарика |
| 37 | Сједињене Државе |
Студија је у САД критикована због чињенице да процена здравственог стања и услуга не узима у обзир чињеницу да у неким државама попут Сједињених Држава постоји политички жељена неједнакост здравствених прилика. Такође није узето у обзир да су веће шансе за медицински напредак у скупљим здравственим системима. [88] Други гласови су указивали да су трошкови истраживања ионако само мали део издатака здравственог система Сједињених Држава и да је будући медицински напредак непредвидив. Највећа могућа једнакост здравствених могућности био је циљ који је опште признат у међународном научном дискурсу најкасније од Декларације Алма-Ата (1978). [89] Такође је критикована процена неге пацијената, јер је високи ранг САД у овој области у супротности са релативно ниским нивоом задовољства америчке популације у међународном поређењу. Према истраживању Америчког удружења болница, већина Американаца сматра да њихов здравствени систем није прилагођен потрошачима, а здравствено осигурање првенствено карактерише максимирање профита, одбијање покривања трошкова и смањење квалитета.[90]
Хитна нега
уредиАмеричка јавност све се више фокусира на преоптерећеност хитних служби у америчким болницама. Према студији Заједничке комисије за акредитацију здравствених организација, ово стање за пацијенте представља високи ризик да се не лече на време или неадекватно. Национални центар за здравствену статистику, који је део Центара за контролу и превенцију болести, објавио је студију 2002. године према којој се број болница које пружају хитне службе смањио за 2% између 1997. и 2000, док је број хитних случајева у истом периоду порастао је за 16%. Време чекања за пацијенте који нису у непосредној животној опасности порасло је за 33%. [91] За пацијенте са акутним срчаним ударом (просечно) време чекања је са 8 минута продужено на 20 минута. [92] Примарни разлог ове ситуације је Закон о хитном медицинском третману и раду (ЕМТАЛА), који обавезује болнице да бесплатно лече неосигуране хитне пацијенте. [93] Међутим, будући да за то не постоји накнада државе, број хитних служби се стално смањује. [94]
Број кревета у станицама интензивне неге на 1000 становника (од 2005.):[95]
| земља | број |
|---|---|
| Сједињене Државе | 2.7 |
| Немачка | 6.4 |
| Аустрија | 6.1 |
| Швајцарска | 3.6 |
Реформа здравственог система
уредиОпште линије дискусије
уредиОпште државно здравствено осигурање
уредиНеки Американци, попут Лекара за национални здравствени програм, истичу да су доприноси осигурања за приватно здравствено осигурање сада толико високи да све више и више компанија отказује договорене програме здравственог осигурања за своје запослене. Они пропагирају увођење државног здравственог осигурања за целокупно становништво по европском или канадском моделу, који је познат и као „универзална здравствена заштита појединаца“. То би као ”Систем појединачних обвезника” било јефтиније у поређењу с тренутним системом и више не би постојао проблем неосигураних или само недовољно осигураних. Филм Мајкла Мура ”Сико” (Sicko) такође је преузео ову дискусију. Филм приказује, између осталог, случајеве одбијања извршења услуга од стране приватних осигурања који су били злонамерни и служили су само за максимирање профита. На пример, жена каже да је са грозничавом бебом отишла у најближу болницу. Тамо је одбијена јер њено здравствено осигурање (организација за одржавање здравља) плаћа лечење само у уговорним болницама. Беба је доживела срчани застој на путу до следеће уговорне болнице и није се више могла спасити. Друга сцена приказује како се несолвентна пацијенткиња након хитне операције остави испред најближег склоништа за бескућнике на улици, где сатима хода збуњено и дезорентисано. Критичари који су блиски републиканцима противе се идеји општег државног здравственог осигурања, сматрају ту комунистичком, наиме ”социјализована медицина” и да због тога неће успети. ТВ водитељ Џон Стосел тврдио је у својој телевизијској продукцији „Чије је то тело? Болесни у Америци” да ”социјализована медицина” води ка томе да људи у Канади умиру чекајући на лечење, а људи у Великој Британији сами себи ваде зубе због дугих чекања код зубара.
Модел слободног тржишта
уредиЛибертаријанци попут Џона Стосела или бившег председничког кандидата Рона Пола кажу да здравствена заштита није људско право. [96] Решење проблема америчког здравственог система је потпуно повлачење државе (здравствена заштита слободног тржишта). Медикер, Медикед, Државни програм здравственог осигурања за децу и све остале суфинанције државног здравственог осигурања треба окончати. Закон о хитном медицинском третману и раду (ЕМТАЛА) треба укинути. Свако државно уређење здравственог система, такође у погледу квалитета обуке лекара и праћења истраживања и производње лекова, требало би укинути. [97][98]
Јавно и приватно здравствено осигурање су углавном бескорисни.[99] Здравствено осигурање би узроковало бирократију, позвало би на превару и створило „ морални ризик “ тако што би осигураници користили све услуге без гледања на цене. Стосел указује на лекарске штандове у супермаркетима који ”као печурке ничу”, где људи који немају здравствено осигурање могу да за готовину добију мање медицинске услуге. Како је у Сједињеним Државама све више људи без здравственог осигурања, ови медицински штандови постају све популарнији. Пошто се услуге не наплаћују преко осигурања и стога не постоје административни трошкови, нешто су јефтиније него у регуларним лекарским ординацијама. Томе се супротставља чињеница да грађани без осигурања бивају редовно финансијски преоптерећени у случају скупе операције или дугог лечења (нпр. Хроничне болести). [86] Бивши председник Барак Обама одбио је излазак из програма социјалне заштите, који су фаворизовали, између осталих, Рон Паул, као социјални дарвинизам: лако је било веровати да ће слободно тржиште боље решити све проблеме, нарочито ако за ову идеју нису биле потребне жртве оних који су извукли главну добитак. [100]
Модел самоплатника (Single-Payer-Modell)
уредиЗаговорници здравственог осигурања заснованог на моделу самоплатника, као што су Здравство-САДА! или Напредни амерички демократи, такође могу бити присталице идеје општег државног здравственог осигурања. Међутим, неки одбијају идеју обавезног чланства али дају предност државно регулисаном, а приватно управљаном осигурању. Међутим, слажу се да би увођење јединственог платног система елиминисало већину административних трошкова. Административни трошкови тренутно чине 24% потрошње у америчком здравственом систему. [101] Супротно томе, административни издаци у европским системима једноплатника су знатно мањи. Они такође истичу да су 45% америчких издатака за здравство већ покривени Медикером и Медикедом и да се стога финансирају путем пореза. Када би се укинула приватна здравствена осигурања у корист осигурања самоплатника, грађани би морали плаћати веће порезе или доприносе за социјално осигурање, али истовремено би престала плаћања приватног здравственог осигурања, а суштина би била да би грађанима остало више новца у џепу.[102]
Јавно-приватни Модел
уредиДруги пак више воле мање радикалну промену система осигурања, такозвани модел јавно-приватног осигурања. Они истичу да, на пример у Немачкој, државно и приватно здравствено осигурање могу паралелно постојати. И поред тога, трошкови у Немачком систему здравствене заштите су нижи. С једне стране, то је због чињенице да приватне осигуравајућа предузећа у Немачкој имају далеко мању слободу да одбаце пријаве за осигурање или да одбаце захтеве за услуге и зато имају мањи административни апарат од америчких осигуравајућих компанија. С друге стране, приватна предузећа за здравствено осигурање у Немачкој имају користи од чињенице да државна осигуравајућа друштва смањују цене здравствених услуга.[67] Најистакнутији заговорник овог модела је бивши председник Барак Обама.
Реформа здравства 2010 ("Обамакер")
уредиПрограм изборне кампање председника Обаме
уредиБарак Обама одбацио је обавезно опште здравствено осигурање у свом изборном програму [103] . Једини изузетак желео је само за децу: убудуће би сва, без изузетка, требала бити осигурана.[104] Прихватљиво је од родитеља очекивати да осигурају своју децу, јер је здравствено осигурање за децу врло јефтино. Међутим, пошто неки родитељи још увек нису у могућности да плаћају осигурање за своју децу, <i id="mwBE8">Државни програм здравственог осигурања деце</i> (СЦХИП) треба проширити.
Међутим, број неосигураних треба смањити ширењем државних програма подршке и финансијских подстицаја, као и новим смерницама:
- Малим предузећима требало би олакшати, увођењем нових пореских повластица, да омогуће својим радницима и службеницима здравствено осигурање.
- Истовремено, већа предузећа која својим радницима и службеницима нуде мало или никакво здравствено осигурање би требале (обавезно) бити укључене у финансирање јавног здравства кроз неку врсту пореза на зараде.
- Здравственим осигурањима требало би убудуће бити забрањенао да се позивају на постојеће болести, на тзв. претпостојеће услове. На основу тога она више не смеју одбити исплате или повећати доприносе.[105]
Поред тога, Обама је желео да уведе државно здравствено осигурање као додатак приватном здравственом осигурању у складу са јавно-приватним моделом. [104] Ово је било слично замишљено као Медикер, али требало би да буде усмерено на људе који још немају 65 година. Главна циљна група требали би да буду људи који не могу да примају здравствено осигурање преко свог послодавца и који већ нису покривени Медикедом или СЦХИП-ом.[105]
Законодавни предлог руководства Демократске странке
уредиАмерички закон о повољним здравственим изборима из 2009. године увели су Џон Дингел, Чарлс Б. Рангел, Хенри Ваксман, Џорџ Милер, Пит Старк, Франк Палоне и Роб Андревс. Он представља законодавни предлог руководства Демократске странке. Предложени закон обухвата реформске планове председника Обаме.[106]
Изузетно јаки протести конзервативаца уследили су након реформских планова представљених америчким Законом о повољним здравственим изборима из 2009. године. [107] Једна оптужба с великим медијским утицајем била је често изношена тврдња да ће реформа увести „табле смрти“. Позадина је била да је једном подтачком свеобухватног законодавног предлога била предвиђена промена амандмана са чланом 1861 Закона о социјалном осигурању тако да Медикер-пацијенти убудуће, на рачун државе, између осталог, могу бити од стране својих лекара информисани о (већ постојећој) могућности болесничког тестамента. [108] Ова идеја преузета је из законодавне иницијативе Закон о предностима лечења које одржава живот из 2009. године коју је донео републикански конгресни одборник Чарлс Бостани.[109] Десничарски дневни лист Investor′s Business Daily (Инвесторски посао свакодневно) је рекао да је у томе идентификовао план за откривање животне воље старијих грађана, којим би их лекари систематски приморавали на тражење помоћи за умирање. У завршници се планира еутаназија старијих и болесних. Лист је извршио поређење са државним здравственим системом Велике Британије (National Health Service) (Национална здравствена служба) и тврдио да људи са тешким инвалидитетом, попут познатог научника Стивена Хокинга, тамо не би имали шансе за преживљавање. [110] Аргуменат "табла смрти" заузели су многи републиканци, посебно бивша републиканска кандидаткиња за потпредседника Сара Пејлин. [111] Умерени републиканци успротивили су се овој стратегији. Републиканска сенаторка Лиса Меркаувски критиковала је Пејлин и друге: пошто нема разлога да се намерно подстиче страх од „табле смрти“ међу становништвом које амерички Закон о повољним здравственим изборима из 2009. године уопште и не предвиђа, требало би давати предност озбиљној и чињеничној критици. [112] Републиканац Чарлс Бостани приметио је да је расправа о овој теми нажалост измакла контроли. [113] Стивен Хокинг се коначно осетио примораним да разјасни да живи у Великој Британији од свог рођења и да је још увек жив само због веома добре медицинске неге коју пружа Национална здравствена служба. [114]
Надаље, о могућности здравственог осигурања разговарало се контроверзно. Постоји бојазан да би приватна осигуравајућа друштва могла у великој мери изгубити муштерије и да би због тога морала отпустити запослене. [115] Такође се разговарало о трошковима реформе, посебно ситуацији мањих предузећа која нису могла да себи приуште осигуравање сопствених раднике. Постоји и полемика око тога да ли би предложени закон могао довести до тога да илегални имигранти такође имају користи од здравственог осигурања. [116] Председник Обама покушао је 9. септембра 2009. у једном говору пред Конгресом да рашчисти постојеће недоумице. [117][118]
Усвајање реформе здравствене заштите за 2010. годину
уредиПредставнички дом је 8. новембра 2009. усвојио Закон о повољној здравственој заштити за Америку, који је наставак Америчког закона о повољним здравственим изборима из 2009. године .[119]
Дана 13. септембра 2009. године, Сенатски одбор за финансије одобрио је Амерички закон о здравој будућности сенатора Макса Баукуса. То у великој мери одговара реформским плановима руководства демократске странке, али предвиђа уместо факултативног државног здравственог осигурања, приватно здравствено осигурање регулисано државом. [120] Дана 21. новембра је Сенат, заједно с већином демократа, гласао за стављање на дневни ред, ради расправе, Закона о заштити пацијената и повољне неге, што је даљи развој америчког Закона о здравој будућности. [121] 21. децембра 2009. Сенат је коначно гласао потребном 3/5 већине за временско ограничење расправа, чиме је спречен Филибастер . Гласање о нацрту закона одржано је 24. децембра 2009. године, законодавни предлог је усвојен са 60 према 39 гласова.[122]
Као додатни корак, Сенат и Представнички дом морали су се усагласити о јединственом закону. [123] Међутим, демократи су путем накнадних избора изгубили своју 3/5 већину у Сенату. Ово је дало републиканцима прилику да значајно одгоде законодавни процес путем Филибастерна .
Стога је предузет пут да се избегну могуће блокаде у Сенату. Сходно томе, Представнички дом је 21. марта 2010. године, са 219 према 212 гласова, усвојио Сенатов Закон о заштити пацијената и повољној нези. [124] Закон о усклађивању здравствене заштите и образовања из 2010. садржи промене које су захтевали демократски представници у Представничком дому у Закону о заштити пацијената и повољној нези. У другом кораку, истог дана усвојен је Закон о усклађивању здравствене заштите и образовања из 2010 [125] са 220 гласова за и 211 против.[126] Сенат се састао и гласао о овом закону 25. марта 2010, у процесу помирења, у којем Филибастер није могућ. Закон о усклађивању здравствене заштите и образовања из 2010. године усвојен је у Сенату са 56 према 43 гласа. [127]
Потврда Врховног суда Сједињених Држава
уредиНеке организације (као што је Национална федерација независног пословања), делови Републиканске странке и неке државе поднели су тужбу против реформе здравствене заштите. Главна замерка била је увођење општег обавезног осигурања. Дана 28. јуна 2012. Врховни суд Сједињених Држава потврдио је пресудом [128] (Национална федерација независног пословања в. Себелиус) уставност битних делова Закона о заштити пацијената и повољној нези. Суд је Конгресу ускратио надлежност која је произашла из трговинске клаузуле Уставом да обавеже грађане да узимају здравствено осигурање. Међутим, већина уставних судија је новчану казну за (неослобођене) неосигуране особе, која ће ступити на снагу усвајањем реформе здравствене заштите од 2014. године, узимала као порез који покрива федерална пореска управа. [129][130] Једино је, законом предвиђеном овлашћењу савезне владе, да казни државе у предстојећем ширењу програма Медикеда у случају недостатка сарадње, повлачењем свих средстава Медикеда, суд негирао уставност.[131]
Ефекти реформе
уредиИзмене Законом о заштити пацијената и повољној нези :[132][133][134]
Промене које ступају на снагу у року од шест месеци од усвајања:
- Друштвима за здравствено осигурање забрањено је одбијање пацијената због већ постојећих обољења (preexisting conditions).
- Друштвима за здравствено осигурање забрањено је захтевање већих доприноса осигурања за децу са већ постојећим обољењима.
- Деци је дозвољено све до 26. године остајање у породичном осигурању родитеља.
- У свим новим полисама осигурања, друштва за здравствено осигурање морају се обавезати да покрију трошкове превентивних лекарских прегледа, и није им дозвољено да захтевају додатна плаћања од осигураника.
- Све осигуравајуће куће морају објавити свој биланс на интернету и притом детаљно рашчланити административне трошкове.
- Мала предузећа могу захтевати увећане пореске олакшице ако својим запосленима нуде покриће здравственог осигурања.
Промене које би требале ступити на снагу до 2014. године:
- Такође је забрањено здравственим осигурањима да и одраслим особама са постојећим обољењима захтевају повећане доприносе осигурања.
- Доприноси за здравствено осигурање старих људи не смеју бити виши од троструког износа доприноса здравственог осигурања младих код истог осигурања.
- Становници с дохотком до 133%, мерено према граници сиромаштва утврђеној државом (2010: 11. 344 долара годишњег дохотка), биће осигурани преко Медикед (државне социјалне заштите).
- Доприносе здравственог осигурања за становнике с дохотком до 400%, мерено према граници сиромаштва утврђеној државом, субвенционише држава.
- Породице могу више него досада, трошкове здравственог осигурања одбити од пореза.
- Становници који немају здравствено осигурање морају платити новчане казне (до 2% прихода) осим ако су веома сиромашни или се из религиозних разлога не осигуравају.
- Предузећа са више од 49 запослених са пуним радним временом морају платити казну по запосленом ако својим радницима не осигурају (адекватно) покриће здравственог осигурања.
- Државама је омогућено да успоставе државне размене здравственог осигурања тако да мала предузећа (премала за самофинансирајућу здравствену заштиту ) и становници без здравственог осигурања посредованог од стране послодаваца могу заједно да склопе групно осигурање са приватним пружаоцима здравственог осигурања.
- Становницима који морају да одвоје више од 9,5% свог прихода на доприносе за здравствено осигурање, дозвољено је да склопе полису здравственог осигурања код владине агенције. У сарадњи са приватним здравственим осигуравајућим друштвима, овај орган треба да оснује најмање два групна осигуравајућа друштва од којих је најмање једно непрофитно.
Промене које би требале ступити на снагу до 2018. године:[135]
- Друштва за здравствено осигурање такође су дужна да покрију трошкове превентивних здравствених прегледа код осигураника са постојећим полисама осигурања, а да им није дозвољено да затраже додатна плаћања од осигураника.
Промене Законом о усклађивању здравствене заштите и образовања из 2010. године :[136]
- Државне субвенције за трошкове здравственог осигурања за становнике који имају приход до 400%, мерено према граници сиромаштва утврђеној државом, проширују се у поређењу са Законом о заштити пацијената и повољној нези.
- Пацијентима Медикера надокнађују се лекови на рецепт до 250 долара. (Овим би се требала затворити такозвана „рупе у крофни“ („doughnut hole“) у погодностима осигурања Медикера).
- Казне становника који нису склопили здравствено осигурање повећавају се за додатних 0,5% прихода у односу на Закон о заштити пацијената и повољној здравственој нези.
- Плаћања за лечење пацијената са Медикедом раније су била 20% мања од плаћања за лечење пацијената Медикера. Као резултат тога, многи лекари су одбили да лече пацијенте из Медикеда. Плаћања за пацијенте из Медикеда стога би требало повећати.
- Предузећа морају, од 31. неосигураног запосленог са пуним радним временом, платити казну у износу од 2.000 долара по запосленом ако својим радницима не осигурају (адекватно) здравствено осигурање. На тај начин је пооштрена регулатива Закона о заштити пацијената и повољној нези. [137]
Према проценама Конгресног уреда за буџет, то има следеће ефекте: [138]
Очекује се да ће се број неосигураних смањити за укупно 32 милиона. Очекује се да ће експанзија Медикеда смањити број несигурних за 17 милиона. Још 17 милиона неосигураних и око 9 милиона већ осигураних требају примити (боље) приватно здравствено осигурање путем размене државних здравствених осигурања, при чему држава у већини случајева плаћа део доприноса осигурања.
Очекује се да ће трошкови реформе у наредних 10 година износити 940 милијарди долара. Ови се расходи требају финансирати повећањем пореза за 400 милијарди долара (углавном вишим порезом на зараде радницима са високим примањима и вишим порезом на доходак становника са високим капиталним примањима и такозваним Кадилак порезом на посебно скупе полисе здравственог осигурања). Друга главна ставка је да ће се издаци Медикера смањити за 483 милијарди долара повећањем ефикасности. Све у свему, очекује се да ће реформа у наредних 10 година смањити буџетски дефицит за 130 милијарди долара.
Показује се као проблем што "Обамакер" предвиђа само благе казне за неосигуране особе. Стога многи млади здрави људи остају неосигурани, док су углавном старији болесници склопили здравствено осигурање на Обамакер-берзама. Последица тога је да Обамакер-полисе плаћају само хитну помоћ. Ипак, више од 75 одсто ових осигуравајућих друштава прави губитке. Сектор осигурања направио је губитак од 2,7 милијарди долара путем Обамакер-полиса у 2014. години, а губитак је скоро двоструко већи у 2015. години. У 2016. години, многи осигуравачи најавили су излазак из „Обамакера“. Други размишљају о повећању доприноса и до 60 одсто.[139] Републиканска странка најавила је предлог закона о укидању делова Обамакера, наиме, приступа обавезном осигурању.[140]
Реформски планови председника Трампа
уредиИзбором Доналда Трампа за председника, републиканци теоретски могу да укину или увелико измене Обамакер. Међутим, постоје различите струје: Либертанци желе да у потпуности укину Обамакер. Други желе снажно модификовати Обамакер, али не желе да га укину. Републички законодавни предлог (од средине јула 2017. године: Закон о бољој нези ) предвиђа следеће измене Обамакера:[142]
- Обавеза или да се склони здравствено осигурање или да се плати умерена казна, више не би требало да важи.
- Предузећа више не морају да својим запосленим нуде план здравственог осигурања.
- Порезe за људе који зарађују више од 200.000 долара годишње уведени за финансирање Обамаkера требају се укинути.
- Удружењима за здравствено осигурање требало би бити дозвољено да људима с постојећим болестима понуде јефтинија здравствена осигурања са смањеним опсегом услуга.
- Очекује се да ће се државни издаци за Медикед смањити за 35% у наредних 20 година.
- Здравственим осигурањима треба дозволити да наплаћују старијим људима који први пут узимају здравствено осигурање или промене здравствено осигурање пет пута више него младим (под Обамакером могло је бити само до три пута скупље).
Ово би здравствено осигурање у просеку учинило мало јефтинијим. Међутим, 22 милиона људи могло би изгубити здравствено осигурање. За сада су законодавне иницијативе пропале због републиканских дисидената, којима планови иду предалеко или недовољно далеко. Трамп је претио у мају 2017. године да ће укинути државне донације приватним удружењима здравственог осигурања и тиме "спалити Обамакер".[143]
Дана 25. јула 2017. амерички Сенат гласао је 50:50; Потпредседник Мајке Пенс (који има право гласа у застоју као председник Сената) гласао је за отварање расправе о алтернативном закону. [144] Дан касније, 55 од 100 сенатора гласало је против плана већине Мича Меконела да укине Обамакер и тек касније да га замени.[145][146]
Дана 25. септембра 2017. трећи покушај да се измени Обамакер није успео након што је републиканска сенаторка Сусан Колинс најавила да неће подржати недавни предлог закона своје странке. Сенатори Ренд Пол и Џон Мекејн раније су најавили да ће гласати против. [147][148] Поред тога, у септембру 2017. године истекао је рок у оквиру којег је предлог закона о укидању или промени Обамакера могао бити донесен већином од 50 гласова у Сенату. Од октобра 2017. године потребно је 60 гласова, што чини мало вероватним да ће Обамакер бити укинут. [149]
Референце
уреди- ^ а б в United States Census Bureau: Studie 2008 (englisch, abgerufen am 13. April 2009; PDF; 3,0 MB)
- ^ WHO: National health accounts: Country health information (englisch, abgerufen am 15. September 2010)
- ^ Anthony Kovner, James Knickman, Viktoria Weisfeld (2011). Health Care Delivery in the United States. стр. 25, 26. ISBN 978-0-8261-0687-2.
- ^ United States Census Bureau, Health Insurance Coverage in the United States: 2015, Report Number: P60-257, Jessica C. Barnett and Marina Vornovitsky, 13. September 2016
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 34, Jones and Bartlett Publishers LLC . . 2003. ISBN 978-0-7637-2571-6. Недостаје или је празан параметар
|title=(помоћ) - ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 37, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ а б David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 28, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 55, Jones and Bartlett Publishers LLC . . 2009. ISBN 978-0-7637-4974-3. Недостаје или је празан параметар
|title=(помоћ) - ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 48, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 41, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 58, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ Journal of the History of Medicine and Allied Sciences: Rick Mayes: The Origins, Development, and Passage of Medicare's Revolutionary Prospective Payment System, Band 62, Nummer 1, Januar 2007, Seite 21–55.
- ^ CRS Issue Brief IB87168, Beth C. Fuchs: Mandated Employer Provided Health Insurance, Seite 4, Washington D.C, 11. Oktober 1988, http://digital.library.unt.edu/ark:/67531/metacrs8517/m1/1/high_res_d/
- ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 29, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ David Dranove, The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 11, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ David Dranove, The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 85, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ Health Affairs: Robert E. Hurley, Bradley C. Strunk und Justin S. White: The Puzzling Popularity Of The PPO, Ausgabe 23 Nummer 2 (2004), Seite 56–68, (englisch, abgerufen am 8. November 2009)
- ^ Kaiser Family Foundation: Employer health benefits – 2009 summary of findings (englisch, abgerufen am 13. Oktober 2009; PDF; 463 kB)
- ^ а б Kaiser Family Foundation: Employer Health Benefits, Annual Survey 2009, Seite 184, 185 (englisch, abgerufen am 14. Oktober 2009; PDF; 5,6 MB)
- ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 71, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ Human Resource Magazine: Архивирано [Date missing] на сајту moss07.shrm.org [Error: unknown archive URL], Ausgabe 51 Nummer 8, (englisch, abgerufen am 9. November 2009)
- ^ а б Gesetzessammlung der Cornell University: U.S. Code: Title 29, Chapter 18, Subchapter I, Subtitle B, part 7, Subpart A, § 1181
- ^ Kaiser Family Foundation: Health Coverage in a Period of Rising Unemployment, Seite 3 (englisch, abgerufen am 17. Oktober 2009; PDF; 295 kB)
- ^ Kaiser Family Foundation: Health Coverage in a Period of Rising Unemployment, Seite 5 (englisch, abgerufen am 17. Oktober 2009; PDF; 295 kB)
- ^ Kaiser Family Foundation: Health Coverage in a Period of Rising Unemployment, Seite 1 (englisch, abgerufen am 17. Oktober 2009; PDF; 295 kB)
- ^ U.S. News and World Report: Архивирано [Date missing] на сајту health.usnews.com [Error: unknown archive URL] (englisch, abgerufen am 8. November 2009)
- ^ Society of Actuaries: Архивирано [Date missing] на сајту soa.org [Error: unknown archive URL] (englisch, abgerufen am 13. April 2009)
- ^ а б AHIP Center for Policy and Research: Архивирано [Date missing] на сајту ahipresearch.org [Error: unknown archive URL] (englisch, abgerufen am 13. April 2009)
- ^ Risikopools für die aus medizinischen Gründen Unversicherbaren In: Healthinsurance.org, abgerufen am 13. April 2009 (englisch)
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 18, Jones and Bartlett Publishers LLC . . 2003. ISBN 978-0-7637-2571-6. Недостаје или је празан параметар
|title=(помоћ) - ^ Das FY 2008 Budget des Präsidenten und das State Children’s Health Insurance Program (SCHIP) Kaiser Family Foundation, abgerufen am 13. April 2009 (englisch, PDF; 882 kB)
- ^ Title 42, Chapter 7, Subchapter XVIII, Part E, § 1395dd Gesetzessammlung der Cornell University: U.S. Code
- ^ Report to Congressional Committees: EMERGENCY CARE, EMTALA, Implementation and Enforcement Issues. Архивирано на сајту Wayback Machine (12. октобар 2020) United States General Accounting Office, abgerufen am 6. November 2009 (englisch; PDF; 286 kB)
- ^ Архивирано [Date missing] на сајту acep.org [Error: unknown archive URL] American College of Emergency Physicians, abgerufen am 13. April 2009 (englisch)
- ^ Архивирано [Date missing] на сајту acponline.org [Error: unknown archive URL] American College of Physicians, abgerufen am 18. Juni 2009 (englisch; PDF; 131 kB)
- ^ Über die Unversicherten und die Erschwinglichkeit von Krankenversicherungsschutz. Архивирано на сајту Wayback Machine (17. јануар 2013) Health Affairs, abgerufen am 13. April 2009 (englisch; PDF; 155 kB)
- ^ Архивирано [Date missing] на сајту commonwealthfund.org [Error: unknown archive URL] The Commonwealth Fund, abgerufen am 13. April 2009 (englisch)
- ^ Gerard Anderson: From ‘Soak the Rich’ to ‘Soak the Poor’: Recent Trends in Hospital Pricing, Ausgabe 26 Nummer 3 (2007), Health Affairs, S. 780–789, Abstract, abgerufen am 6. November 2009 (englisch)
- ^ Health Insurance and Mortality in US Adults. American Journal of Public Health, abgerufen am 18. September 2009 (englisch)
- ^ Fehlende Krankenversicherung: Forscher beklagen 45.000 Todesfälle in den USA. In: Spiegel-Online, abgerufen am 18. September 2009
- ^ Jack Hadley, John Holahan, Teresa Coughlin und Dawn Miller: Covering The Uninsured In 2008: Current Costs, Sources Of Payment, And Incremental Costs, Ausgabe 27 Nummer 4 (2008), Health Affairs, S. 399–415, Abstract, abgerufen am 6. November 2009 (englisch)
- ^ Архивирано [Date missing] на сајту familiesusa.org [Error: unknown archive URL] Families USA, abgerufen am 6. November 2009, S. 13 (englisch; PDF; 479 kB)
- ^ "Christian Health Cost-Sharing Ministries Offer No Guarantees" The New York Times vom 2. Januar 2020
- ^ WHO: World Health Statistics 2008: Global Health Indicators (englisch, abgerufen am 6. Juli 2009; MS Excel; 276 kB)
- ^ Lauren LeRoy: The Costs and Effectiveness of Nurse Practitioners, Background Paper #2: Case Studies of Medical Technologies, Health Policy Program, University of California, San Francisco, July 1981 Online-Version (PDF; 774 kB)
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 119–121, Jones and Bartlett Publishers LLC . . 2003. ISBN 978-0-7637-2571-6. Недостаје или је празан параметар
|title=(помоћ) - ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 68, Jones and Bartlett Publishers LLC . . 2003. ISBN 978-0-7637-2571-6. Недостаје или је празан параметар
|title=(помоћ) - ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 69, Jones and Bartlett Publishers LLC . . 2003. ISBN 978-0-7637-2571-6. Недостаје или је празан параметар
|title=(помоћ) - ^ Die Zeit: Zähne ziehen in Kentucky (deutsch, abgerufen am 29. Oktober 2009)
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 18, Jones and Bartlett Publishers LLC . . 2009. ISBN 978-0-7637-4974-3. Недостаје или је празан параметар
|title=(помоћ) - ^ CBS News: 60 Minutes: Wie Remote Area Medical entdeckte, dass sie gebraucht wird, um die Lücken im amerikanischen Krankenversicherungssystem zu schließen (englisch, abgerufen am 13. April 2009)
- ^ 60 Minutes (CBS News): Pelley, Scott, US Health Care gets boost from charity, 14. Juni 2010
- ^ Title 36, Subtitle III, Chapter 3001, of the United States Code
- ^ The Journal of the American Medical Association: Hamilton Moses III, MD; E. Ray Dorsey, MD, MBA; David H. M. Matheson, JD, MBA; Samuel O. Thier, MD: Financial Anatomy of Biomedical Research (englisch, abgerufen am 18. Oktober 2009)
- ^ Senat der Vereinigten Staaten: Die Vorteile der medizinischen Forschung und die Rolle des NIH, Mai 2000 Архивирано на сајту Wayback Machine (16. јун 2007) (englisch, abgerufen am 11. Juni 2009)
- ^ David Dranove: The Economic Evolution of American Health Care: From Marcus Welby to Managed Care, Seite 157, Princeton University Press . . 2002. ISBN 978-0-691-10253-5. Недостаје или је празан параметар
|title=(помоћ) - ^ Steven Jonas, Raymond Goldsteen und Karen Goldsteen: An Introduction to the U.S. Health Care System, Seite 11–12, Springer Publishing Company. . 2007. ISBN 978-0-8261-0214-0. Недостаје или је празан параметар
|title=(помоћ) - ^ US Department of Health and Human Services: National Health Expenditure Accounts (englisch, abgerufen am 1. Dezember 2009)
- ^ Steven Jonas, Raymond Goldsteen und Karen Goldsteen: An Introduction to the U.S. Health Care System, Seite 12, Springer Publishing Company. . 2007. ISBN 978-0-8261-0214-0. Недостаје или је празан параметар
|title=(помоћ) - ^ а б в г д ђ WHO: World Health Report 2000 (englisch, abgerufen am 14. Juni 2009; PDF; 378 kB)
- ^ а б OECD: Health Data 2011: How Does the United States Compare (englisch, abgerufen am 9. Juli 2011, PDF; 256 kB)
- ^ Health Affairs: Roland Sturm The Effects Of Obesity, Smoking, And Drinking On Medical Problems And Costs. The Policy Journal of the Health Sphere (englisch, abgerufen am 28. Juni 2009)
- ^ Stress ist in unserer Arbeitswelt ein Volksleiden, Ärzte-Zeitung, 18. Januar 2010, S. 6
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 232 und 233, Jones and Bartlett Publishers LLC . . 2009. ISBN 978-0-7637-4974-3. Недостаје или је празан параметар
|title=(помоћ) - ^ Health Affairs: Gerard F. Anderson, Uwe E. Reinhardt, Peter S. Hussey and Varduhi Petrosyan: It’s The Prices, Stupid: Why The United States Is So Different From Other Countries, Ausgabe 22 Nummer 3 (2003), Seiten 89–105, (englisch, abgerufen am 8. November 2009)
- ^ OECD: Mark Pearson (Head, Health Division, OECD): Disparities in health expenditure across OECD countries: Why does the United States spend so much more than other countries? (englisch, abgerufen am 7. April 2010)
- ^ а б Annals of Internal Medicine: Theodore Marmor, Jonathan Oberlander, und Joseph White: The Obama Administration’s Options for Health Care Cost Control: Hope Versus Reality (englisch, abgerufen am 17. Juni 2009)
- ^ OECD: Health at a glance 2007, Bezahlung von Ärzten und Krankenschwestern[мртва веза] (englisch, abgerufen am 6. Juli 2009)
- ^ OECD: Francesca Colombo and Nicole Tapay: Private Krankenversicherungen in den OECD Staaten: Kosten und Nutzen für den Einzelnen und das Gesundheitssystem, Randnummer 98 (englisch, abgerufen am 6. Juli 2009; PDF; 1,1 MB)
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 228, Jones and Bartlett Publishers LLC . . 2003. ISBN 978-0-7637-2571-6. Недостаје или је празан параметар
|title=(помоћ) - ^ Daniel Kessler und Mark McClellan: Do Doctors Practice Defensive Medicine? Quarterly Journal of Economics, Mai 1996: Seite 353–390
- ^ Office of Technology Assessment beim Kongress der Vereinigten Staaten: Defensive Medicine and Medical Malpractice (PDF; 4,6 MB). United States Government Printing Office, Washington DC July 1994, OTA-H--6O2.
- ^ US General Accounting Office: Medical Malpractice: Effect of Varying Laws in the District of Columbia, Maryland and Virginia, 15. Oktober 1999 Архивирано на сајту Wayback Machine (30. август 2020) (englisch, abgerufen am 18. Oktober 2009; PDF; 83 kB)
- ^ Congressional Budget Office: Perry Beider, Stuart Hagen: Limiting Tort Liability for Medical Malpractice, 8. Januar 2004 (englisch, abgerufen am 18. Oktober 2009)
- ^ WHO: Schätzungen des DALE für 191 Länder: Methoden und Ergebnisse (englisch, abgerufen am 13. Juni 2009; PDF; 2,3 MB)
- ^ WHO: Архивирано [Date missing] на сајту who.int [Error: unknown archive URL] (englisch, abgerufen am 17. Oktober 2009)
- ^ WHO: Healthy life expectancy (HALE) for 2002 by sex for WHO Member States (xls 238kb) (englisch, abgerufen am 17. Oktober 2009)
- ^ Gopal Sreenivasan: Gerechtigkeit, Ungleichheit und Gesundheit in der SEP 2008. (englisch, abgerufen am 13. April 2009)
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 21, Jones and Bartlett Publishers LLC . . 2009. ISBN 978-0-7637-4974-3. Недостаје или је празан параметар
|title=(помоћ) - ^ WHO: World Health Report 2000, Tabelle 3 (englisch, abgerufen am 25. Juli 2009; PDF; 378 kB)
- ^ Süddeutsche Zeitung: Gesundheitssystem der USA – Selbst ist der Bürger (deutsch, abgerufen am 14. April 2009)
- ^ Andrew P. Wilper, Steffie Woolhandler, Karen E. Lasser, Danny McCormick, David H. Bor, and David U. Himmelstein, Health Insurance and Mortality in US Adults Архивирано на сајту Wayback Machine (12. септембар 2012) (PDF; 192 kB), American Journal of Public Health, Dezember 2009, Ausgabe 99, Nr. 12
- ^ Harry A. Sultz, Christina M. Young: Health Care USA – Understanding Its Organization and Delivery, Seite 375 und 376, Jones and Bartlett Publishers LLC . . 2009. ISBN 978-0-7637-4974-3. Недостаје или је празан параметар
|title=(помоћ) - ^ Kaiser Family Foundation: Shelly Gehshan, Andrew Snyder und Julia Paradise: Improving Children’s Access to Dental Care in Medicaid and SCHIP (englisch, abgerufen am 17. November 2009; PDF; 915 kB)
- ^ WHO: Healthy life expectancy (HALE) for 2015 at birth (years) by both sexes and by country (englisch, abgerufen am 21. Januar 2018)
- ^ а б Health Affairs: David U. Himmelstein, Elizabeth Warren, Deborah Thorne und Steffie Woolhandler: Illness And Injury As Contributors To Bankruptcy (englisch, abgerufen am 8. November 2009)
- ^ The American Journal of Medicine: David U. Himmelstein, Deborah Thorne, Elizabeth Warren und Steffie Woolhandler: Bankruptcy in the United States, 2007: Results of a National Study, Ausgabe 122, Nummer 8, (August 2009), Seite 741–746, (englisch, abgerufen am 10. Oktober 2009)
- ^ American Journal of Public Health: Joseph S. Coyne und Peter Hilsenrath: The World Health Report 2000: Can Health Care Systems Be Compared Using a Single Measure of Performance?, Ausgabe 92, Nummer 1 (Januar 2002), Seite 30–33 (englisch, abgerufen am 6. Dezember 2009)
- ^ American Journal of Public Health: Adnan A. Hyder: Misunderstanding the World Health Report 2000, Ausgabe 92, Nummer 7 (Juli 2002), Seite 1054–1055 (englisch, abgerufen am 6. Dezember 2009)
- ^ American Journal of Public Health: Vicente Navarro: The World Health Report 2000: On the Other Hand: Can Health Care Systems Be Compared Using a Single Measure of Performance? Ausgabe 92, Nummer 1 (Januar 2002), Seite 31–34 (englisch, abgerufen am 6. Dezember 2009)
- ^ Baptist Memorial Health Care: Архивирано [Date missing] на сајту bmhcc.org [Error: unknown archive URL] (englisch, abgerufen am 14. April 2009)
- ^ Managed Healthcare Executive: Архивирано [Date missing] на сајту managedhealthcareexecutive.modernmedicine.com [Error: unknown archive URL] (englisch, abgerufen am 13. April 2009)
- ^ Health Affairs: Bruce Siegel: The Emergency Department: Rethinking The Safety Net For The Safety Net (englisch, abgerufen am 17. November 2009)
- ^ American Academy of Pediatrics: Архивирано [Date missing] на сајту aappolicy.aappublications.org [Error: unknown archive URL] (englisch, abgerufen am 17. November 2009), PEDIATRICS, Ausgabe 114 Nummer 3, September 2004, Seite 878–888
- ^ OECD: Health at a Glance 2007: OECD Indicators: Acute care hospital beds, availability and occupancy rates Архивирано на сајту Wayback Machine (5. јануар 2017) (englisch, abgerufen am 6. Juli 2009)
- ^ Association of American Physicians and Surgeons: Über den politischen Irrtum dass Gesundheitsfürsorge ein Menschenrecht sei (englisch, abgerufen am 8. September 2009)
- ^ Ludwig von Mises Institute: The Relentless Process of Socializing Health Care (englisch, abgerufen am 19. September 2009)
- ^ Ludwig von Mises Institute: Hans-Hermann Hoppe: A Four-Step Health-Care Solution (englisch, abgerufen am 19. September 2009)
- ^ ABC News: John Stossel: Krankenversicherungen erfüllen nicht die Erwartungen (englisch, abgerufen am 14. April 2009)
- ^ Star Tribune, Stephen B. Young: Is it raining libertarians, or what? (englisch, abgerufen am 19. Oktober 2012)
- ^ Health Affairs: Die amerikanischen Ausgaben für Gesundheitsfürsorge in einem internationalen Kontext (englisch, abgerufen am 14. April 2009)
- ^ Paul Krugman, Robin Wells: Die Krise der Gesundheitsfürsorge und was dagegen zu unternehmen ist, The New York Review of Books, Ausgabe 53, Nummer 5 vom 23. März 2006 (englisch, abgerufen am 9. September 2009)
- ^ Siehe auch: BarackObama.com Архивирано [Date missing] на сајту barackobama.com [Error: unknown archive URL] (englisch, abgerufen am 17. November 2009)
- ^ а б Konrad-Adenauer-Stiftung: Clinton, Obama, McCain: Wer hat die beste Gesundheitsreform? (deutsch, abgerufen am 14. April 2009; PDF; 131 kB)
- ^ а б The Health Care Blog: Robert Laszewski: Eine detaillierte Analyse von Barack Obama’s Reform der Gesundheitsfürsorge (englisch, abgerufen am 17. November 2009)
- ^ siehe auch: The Library of Congress: Informationen zum America's Affordable Health Choices Act of 2009 Архивирано на сајту Wayback Machine (31. мај 2012) (englisch, abgerufen am 13. September 2009)
- ^ Obamas Change in Gefahr: Ein Überblick über die Reaktionen auf die Reformpläne (deutsch, abgerufen am 21. August 2009)
- ^ Wikisource der englischen Wikipedia: Auszüge aus dem Gesetzesvorhaben (englisch, abgerufen am 13. September 2009)
- ^ siehe auch: The Library of Congress: Life Sustaining Treatment Preferences Act of 2009 Архивирано на сајту Wayback Machine (30. јануар 2016) (englisch, abgerufen am 18. September 2009)
- ^ Investor’s Business Daily: Архивирано [Date missing] на сајту ibdeditorials.com [Error: unknown archive URL] (englisch, abgerufen am 13. September 2009)
- ^ CBS News: Palin Weighs In on Health Care Reform (englisch, abgerufen am 13. September 2009)
- ^ Anchorage Daily News: Архивирано [Date missing] на сајту adn.com [Error: unknown archive URL] (englisch, abgerufen am 13. September 2009)
- ^ USA-Today: End-of-life counseling had bipartisan support (englisch, abgerufen am 18. September 2009)
- ^ Daily Mail: Stephen Hawking tells US to stop attacking health service (englisch, abgerufen am 13. September 2009)
- ^ Committee of Interns and Residents: Архивирано [Date missing] на сајту cirseiu.org [Error: unknown archive URL] (englisch, abgerufen am 19. Oktober 2012)
- ^ Die Zeit: Die Angst vor der Solidarität (deutsch, abgerufen am 10. November 2009)
- ^ FAZ: Obama wirbt im Kongress für Gesundheitsreform (deutsch, abgerufen am 6. November 2009)
- ^ siehe auch: WhiteHouse.gov: Архивирано [Date missing] на сајту whitehouse.gov [Error: unknown archive URL] (englisch, abgerufen am 13. September 2009)
- ^ Spiegel-online: Demokraten siegen in Kampfabstimmung über historische Gesundheitsreform (deutsch, abgerufen am 8. November 2009)
- ^ Spiegel-online: Vorentscheid im Senat, Obama feiert Etappensieg für Gesundheitsreform (deutsch, abgerufen am 7. November 2009)
- ^ Kaiser Family Foundation: Presseschau der Kaiser Health News zur Abstimmung im Senat (englisch, abgerufen am 22. November 2009)
- ^ Spiegel-Online: Obama und die Gesundheitsreform (deutsch, abgerufen am 25. Dezember 2009)
- ^ Chicago Tribune: Senate vs. House Health Bill Архивирано на сајту Wayback Machine (10. фебруар 2016), 18. September 2009
- ^ Ergebnis der Abstimmung, abgerufen am 22. März 2010
- ^ U.S. Government Printing Office: Reconciliation Act of 2010 (englisch, abgerufen am 19. Oktober 2012)
- ^ Ergebnis der Abstimmung im Repräsentantenhaus, abgerufen am 22. März 2010
- ^ Focus: Obamas Gesundheitsreform nun auch durch Repräsentantenhaus (deutsch, abgerufen am 30. März 2010)
- ^ Urteil im Wortlaut Архивирано на сајту Wayback Machine (28. јун 2012) (PDF; 779 kB) auf der Webseite des Supreme Court, abgerufen am 28. Juni 2012
- ^ Spiegel.de: Mark Pitzke, Richter retten Obamas Prestigeprojekt
- ^ sueddeutsche.de: Supreme Court billigt Gesundheitsreform
- ^ http://www.scotusblog.com/2012/06/court-holds-that-states-have-choice-whether-to-join-medicaid-expansion/ Zum Sachverhalt allgemein siehe auch https://www.npr.org/blogs/health/2012/06/27/155861308/medicaid-expansion-goes-overlooked-in-supreme-court-anticipation
- ^ The Kentucky Post: Архивирано [Date missing] на сајту kypost.com [Error: unknown archive URL] (englisch, abgerufen am 22. März 2010)
- ^ The New York Times: Comparing the House and the Senate Health Care Proposals (englisch, abgerufen am 22. März 2010)
- ^ The Committee for a Responsible Federal Budget: Updated Health Care Charts (englisch, abgerufen am 22. März 2010)
- ^ The Huffington Post: Health Reform Bill Summary (englisch, abgerufen am 23. März 2010)
- ^ Kaiser Family Foundation: Kaiser Health News: Nine Major Changes in New Health Reform Bill (englisch, abgerufen am 22. März 2010)
- ^ New York Times: Proposed Changes in the Final Health Care Bill (englisch, abgerufen am 16. Juli 2010)
- ^ Kaiser Family Foundation: It’s Over! Health Care is Passed. Will it Really Work? (englisch, abgerufen am 22. März 2010)
- ^ Zeit Online, Obamacare ist schwer krank, 20. September 2016
- ^ FAZ, Die Republikaner machen Ernst, 7. März 2017
- ^ Vox-The GOP health plans impact on the uninsured, in one chart-July 27, 2017
- ^ BBC, Obamacare v Republican plan compared, 14. Juli 2017
- ^ FAZ, Streit um Obamacare: Gekommen – um zu bleiben?, 21. Juli 2017
- ^ spiegel.de 25. Juli 2017: McCain stimmt für Gesundheitsreform
- ^ sueddeutsche.de
- ^ Senate rejects measure to repeal much of the Affordable Care Act
- ^ washingtonpost.com 25. September 2017: Senate GOP effort to unwind the ACA collapses Monday
- ^ nytimes.com: Health Bill Appears Dead as Pivotal G.O.P. Senator Declares Opposition
- ^ Die Welt, Abschaffung von „Obamacare“ ist gescheitert, 26. September 2017
Литература
уреди- Changing the U.S. Health Care System: Key Issues in Health Services Policy and Management. Jossey-Bass. 2007. ISBN 978-0-7879-8524-0. (englisch).
- The Economic Evolution of American Health Care: From Marcus Welby to Managed Care. Princeton University Press. 2002. ISBN 978-0-691-10253-5. (englisch).
- An Introduction to the U.S. Health Care System. Springer Publishing Company. 1998. ISBN 978-0-8261-0214-0. (englisch).
- Health Care, U.S.A: Understanding Its Organization and Delivery. Jones & Bartlett Publishers. ISBN 978-0-7637-4974-3. (englisch).